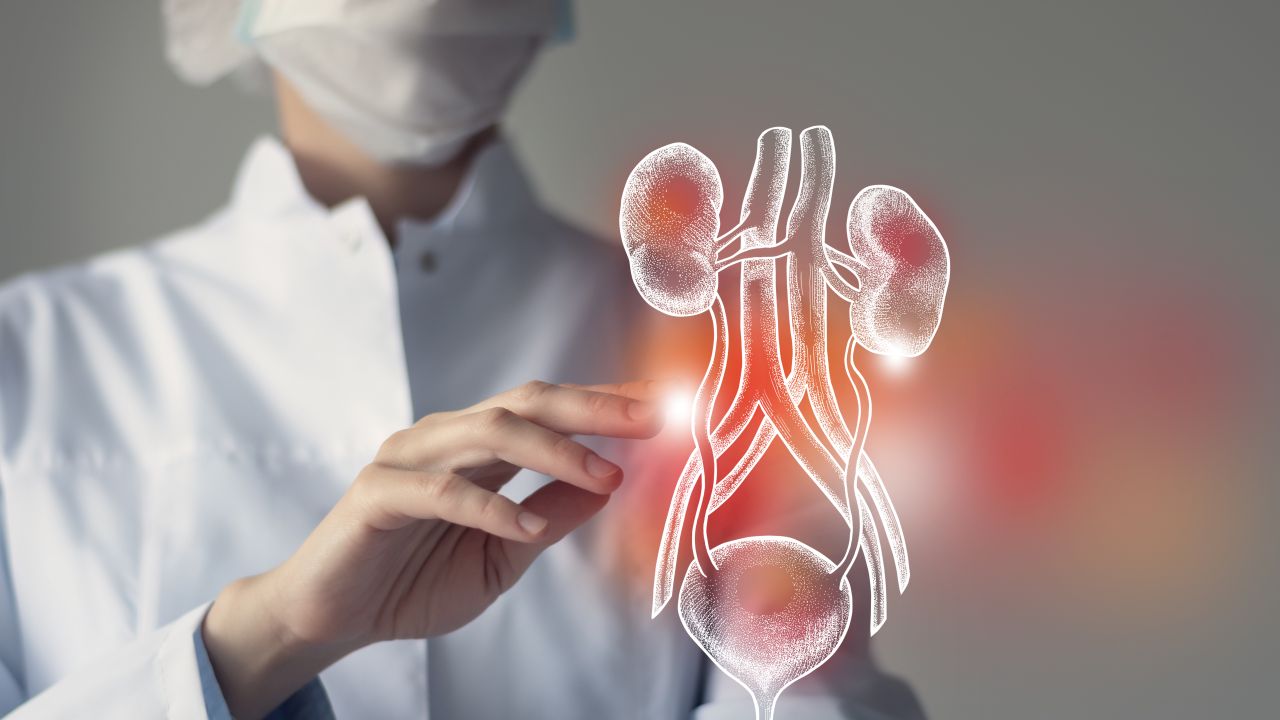
З а хората с увредени или неработещи органи трансплантацията на органи често е единствената надежда за оцеляване без помощта на машина. Всяка година донорството на органи спасява хиляди животи, а през 2023 г. в САЩ са извършени повече от 46 000 трансплантации от живи и починали донори - национален рекорд.
Въпреки по-големия брой донори от всякога, търсенето на органи за трансплантация постоянно надвишава предлагането, като на всеки осем минути в списъка на чакащите се добавя по един човек. Изправени пред този натиск, медицинските специалисти непрекъснато търсят иновативни решения на кризата с предлагането на органи. Една от идеите е трансплантираните органи да се рециклират - но възможно ли е това?
"Въпреки че все още е експериментална процедура, повторната трансплантация на органи е желателна и възможна“, казват д-р Нима Насири, професор по урология и трансплантационна хирургия в UCLA Health, и студентът по медицина в UCLA Атих Дехгани в интервю по имейл за Live Science.
„Тя позволява оптимално използване на оскъдните донорски ресурси, като удължава годините на живот на функциониращите алографти - трансплантирани тъкани - които иначе биха били изхвърлени“, казва още тя.
Изследванията на този подход за лечение са започнали обещаващо, като са документирани няколко случая на успешна ретрансплантация на бъбреци, черен дроб и сърце. Д-р Прадип Кадамби, професор по медицина, специализиран в бъбречните трансплантации в Медицинския колеж на Университета на Флорида - Джаксънвил, обаче казва, че рисковете, присъщи на конвенционалната трансплантационна операция, се увеличават при процедурата по ретрансплантация.
"Recycling" an already transplanted organ could help save lives, but the procedure comes with additional risks, physicians say. https://t.co/XtiYChzmkP
— Live Science (@LiveScience) January 19, 2025
Всяка хирургическа операция крие известни рискове - например загуба на кръв, предаване на болести и неочаквани процедурни усложнения - но при трансплантационната хирургия има допълнителна трудност, свързана с отхвърлянето на органа.
„Всяко човешко същество е уникално и ние изразяваме набор от протеини, наречени човешки левкоцитни антигени (HLA), което прилича на ДНК пръстови отпечатъци“, казва Кадамби пред Live Science в имейл.
Тези антигени покриват повърхността на всеки орган, като позволяват на организма да разпознава собствените си структури и незабавно да идентифицира потенциално вредни чужди образувания. Вследствие на това „защитният механизъм на организма е да отхвърли дарения орган, защото е чужд“, добавя Кадамби.
На пациентите с трансплантация обикновено се предписват имуносупресивни лекарства, които отслабват реакцията на имунната система, за да не атакува новия орган. Тази доживотна терапия прави пациентите много по-податливи на други инфекции, така че лекарите трябва внимателно да балансират между необходимостта да се предотврати отхвърлянето и да се избегнат други усложнения.
Намирането на близко съвпадение на антигените - известно като имунологична съвместимост - намалява риска от отхвърляне, но това въвежда друга трудност при вторичните трансплантации.
„При повторно трансплантираните органи имунологичният пейзаж става още по-сложен, тъй като тези органи могат да носят допълнителни антигени от предишни реципиенти, което увеличава риска от сенсибилизация и отхвърляне“, казва Насири.
Но не само имунологичните съображения определят дали една трансплантация на орган е успешна; здравето на донора, реципиента и самия орган играят роля. Съпътстващи заболявания като високо кръвно налягане или диабет при донора или реципиента могат да повлияят на това колко добре реагира организмът на пациента на новия орган, докато качеството на трансплантираната тъкан влияе както върху сложността на операцията, така и върху поносимостта на органа към процедурата.
Предишни операции за трансплантация могат да доведат до физически различия в органа, които да усложнят процедурата. Ето защо хирурзите трябва да бъдат особено внимателни, когато използват повторно здрав орган, обяснява Насири.
Белезите, скъсените съдове и продължителното време без кръвообращение, свързани с повторната трансплантация, допринасят за тези трудности и допълнително повишават рисковете.
Въпреки това, тъй като в момента средната продължителност на чакането за трансплантация на бъбрек от починал донор е от три до пет години, Кадамби смята, че при определени обстоятелства ретрансплантацията може да бъде идеалното решение. Бъбреците са най-често трансплантираният орган и повечето хора трябва да чакат за бъбрек от починал човек, тъй като живите донори са по-рядко срещани.
„Рисковете са по-големи, но при правилните обстоятелства това може да бъде успешно. Реципиентът трябва да бъде много ангажиран с вземането на това решение за себе си. Нашият собствен опит имаше няколко неочаквани усложнения, но ние успяхме да ги преодолеем и пациентът ни имаше успешен изход“, казва той.
Не пропускайте най-важните новини - последвайте ни в Google News Showcase